Les troubles psychiques affectent aujourd’hui une personne sur quatre au cours de sa vie selon l’Organisation mondiale de la santé. Cette réalité bouleverse non seulement les individus concernés, mais interroge également les professionnels des secteurs social, médico-social, éducatif et de la santé sur leurs pratiques d’accompagnement. Comprendre la nature complexe de ces troubles mentaux devient donc essentiel pour adapter nos approches thérapeutiques et éducatives.
Qu’est-ce qu’un trouble psychique ?
Un trouble psychique se définit comme une perturbation significative et durable du fonctionnement mental d’une personne, affectant ses pensées, ses émotions, son comportement ou ses relations sociales. Cette définition, adoptée par l’Association américaine de psychiatrie, dépasse largement les simples difficultés passagères que chacun peut traverser dans sa vie.
La caractéristique fondamentale d’un trouble psychique réside dans son impact sur le fonctionnement quotidien de l’individu. Il ne s’agit pas d’une simple variation de l’humeur ou d’une réaction normale face à des événements stressants. Le trouble s’inscrit dans la durée, généralement plusieurs semaines ou mois, et génère une souffrance notable qui entrave l’épanouissement personnel et professionnel.
L’intensité des symptômes constitue un autre critère déterminant. Les manifestations doivent être suffisamment sévères pour perturber la capacité de la personne à maintenir ses relations sociales, ses activités professionnelles ou ses soins personnels. Cette altération du fonctionnement distingue clairement le trouble psychique des difficultés temporaires liées aux aléas de l’existence.
La définition moderne intègre également la notion de détresse subjective. La personne concernée ressent une souffrance psychique réelle, même si celle-ci n’est pas toujours visible de l’extérieur. Cette dimension subjective souligne l’importance de prendre en compte le vécu de chaque individu dans l’évaluation diagnostique.
Différence entre trouble psychique et maladie mentale
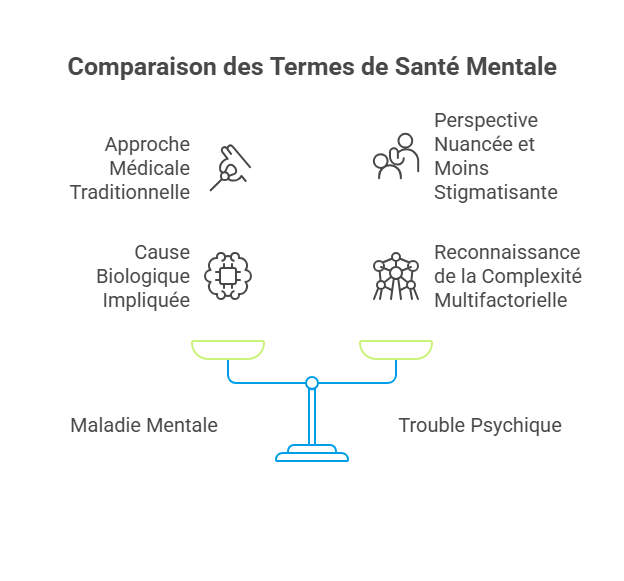
La distinction entre trouble psychique et maladie mentale soulève des questions terminologiques importantes qui influencent directement la perception sociale et l’accompagnement des personnes concernées. Ces termes, souvent utilisés de manière interchangeable, recouvrent pourtant des nuances significatives.
Le terme maladie mentale s’inscrit dans une approche médicale traditionnelle qui établit une analogie avec les maladies somatiques. Cette vision pathologisante peut parfois stigmatiser les personnes concernées en les réduisant à leur diagnostic. Elle sous-entend une altération biologique sous-jacente, ce qui n’est pas toujours démontré scientifiquement.
L’expression trouble psychique adopte une perspective plus nuancée et moins stigmatisante. Elle reconnaît l’existence d’un dysfonctionnement sans nécessairement impliquer une cause organique identifiable. Cette approche dimensionnelle considère que la santé mentale s’inscrit sur un continuum, plutôt que dans une dichotomie santé/maladie.
Les professionnels contemporains privilégient de plus en plus le terme trouble psychique pour plusieurs raisons. Il réduit la stigmatisation, encourage l’accompagnement plutôt que le simple traitement, et reconnaît la complexité multifactorielle de ces conditions. Cette évolution terminologique reflète une transformation plus profonde des approches thérapeutiques.
La souffrance psychique constitue le dénominateur commun de ces différentes appellations. Qu’on parle de trouble ou de maladie, l’essentiel réside dans la reconnaissance de la détresse vécue par la personne et dans la mise en place d’un accompagnement adapté à ses besoins spécifiques.
Les manifestations multiples des troubles psychiques
Les symptômes des troubles psychiques ne se limitent pas aux représentations populaires souvent réductrices. Ils englobent un spectre extraordinairement large de manifestations qui touchent différentes sphères de l’existence humaine.
L’état émotionnel constitue souvent le premier indicateur visible. Les variations extrêmes de l’humeur, qu’il s’agisse d’épisodes dépressifs profonds ou de phases maniaques intenses dans le trouble bipolaire, perturbent considérablement l’équilibre psychologique. Ces fluctuations dépassent largement les changements d’humeur habituels. Elles s’accompagnent d’une intensité et d’une durée qui compromettent le fonctionnement quotidien.
Les troubles cognitifs représentent une autre dimension cruciale. La schizophrénie, par exemple, altère la perception de la réalité à travers des hallucinations auditives ou visuelles, des idées délirantes et une désorganisation de la pensée. Ces manifestations psychotiques créent une rupture avec le monde environnant, nécessitant une prise en charge spécialisée.
Le comportement alimentaire peut également révéler des dysfonctionnements psychiques profonds. L’anorexie mentale et la boulimie transforment la relation à la nourriture en un type de souffrance particulièrement complexe, mêlant aspects psychologiques et somatiques.
Les signaux d’alarme à ne pas ignorer
Identifier précocement les signes précurseurs d’un trouble psychique permet d’intervenir rapidement et d’éviter l’aggravation de la situation. Cette reconnaissance précoce nécessite une connaissance fine des symptômes d’alerte qui peuvent passer inaperçus dans la vie quotidienne.
Les changements de comportement constituent souvent les premiers indicateurs observables. Un repli social progressif, l’abandon d’activités habituellement appréciées, des modifications dans les habitudes de sommeil ou d’alimentation doivent alerter l’entourage. Ces transformations, lorsqu’elles persistent plusieurs semaines, dépassent les simples variations temporaires de l’humeur.
Les symptômes physiques inexpliqués représentent également des signaux d’alarme importants. Maux de tête persistants, troubles digestifs récurrents, fatigue chronique sans cause médicale identifiée peuvent masquer une détresse psychologique sous-jacente. Cette somatisation reflète l’interconnexion étroite entre santé physique et santé mentale.
Les difficultés de concentration et de mémoire, particulièrement lorsqu’elles affectent les performances professionnelles ou scolaires, méritent une attention particulière. Ces troubles cognitifs peuvent annoncer l’apparition de troubles plus sévères s’ils ne sont pas pris en charge rapidement.
Les pensées suicidaires, même fugaces ou apparemment anodines, constituent toujours un signal d’urgence absolue. Elles nécessitent une évaluation professionnelle immédiate et ne doivent jamais être minimisées ou ignorées par l’entourage.
Classification scientifique des troubles mentaux
La communauté scientifique internationale s’appuie sur des outils de classification des troubles mentaux reconnus pour établir des diagnostics précis. Le DSM-5 (Manuel diagnostique et statistique des troubles mentaux) et la CIM-11 (Classification internationale des maladies) constituent les références incontournables.
Ces classifications distinguent plusieurs grandes catégories. Les troubles anxieux regroupent l’anxiété généralisée, les phobies spécifiques et le trouble panique. Chaque type présente des caractéristiques spécifiques nécessitant des approches thérapeutiques différenciées.
Les troubles de la personnalité forment une catégorie particulièrement complexe. Ils reflètent des patterns durables de perception, de relation aux autres et de pensée qui s’écartent significativement des attentes culturelles. Le trouble borderline, par exemple, se caractérise par une instabilité des relations interpersonnelles, de l’image de soi et des affects.
Les troubles du comportement incluent les addictions aux substances psychoactives ou aux comportements. L’addiction à l’alcool, aux drogues ou encore aux jeux pathologiques transforme progressivement la vie de la personne concernée et de son entourage.
Origines multifactorielles des troubles psychiques
Comprendre les causes des troubles psychiques nécessite d’abandonner les explications simplistes. La recherche moderne révèle une interaction complexe entre facteurs biologiques, psychologiques et environnementaux.
Les prédispositions génétiques jouent un rôle indéniable. Les études sur les jumeaux montrent que l’hérédité influence le risque de développer certains troubles mentaux. Cependant, posséder des gènes de susceptibilité ne condamne jamais au développement d’une maladie mentale. L’environnement module toujours l’expression génétique.
Les traumatismes psychiques constituent des facteurs déclenchants majeurs. Les violences subies durant l’enfance, les agressions, les accidents graves ou les pertes brutales peuvent déclencher des troubles comme le stress post-traumatique. Ces événements laissent des traces durables dans l’organisation psychique de l’individu.
L’âge influence également la vulnérabilité aux troubles psychiques. L’adolescence représente une période particulièrement sensible où émergent souvent les premiers signes de schizophrénie ou de troubles bipolaires. Cette période de maturation cérébrale intense fragilise temporairement l’équilibre psychologique.
Accompagnement et soutien de l’entourage
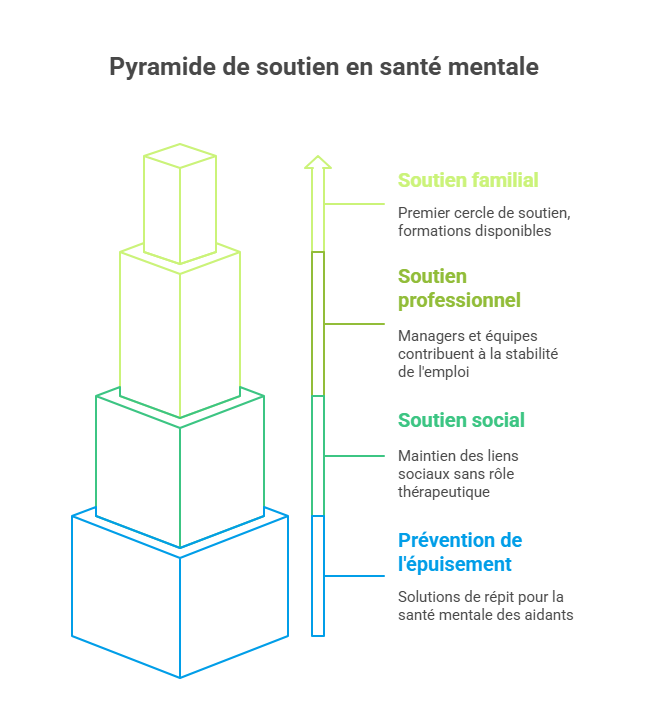
L’accompagnement des personnes souffrant de troubles psychiques ne se limite pas aux professionnels de la santé mentale. L’entourage familial, amical et professionnel joue un rôle déterminant dans le processus de rétablissement et la prévention des rechutes.
La famille constitue souvent le premier cercle de soutien, mais elle peut également se sentir démunie face à la souffrance d’un proche. Les associations comme l’Unafam proposent des formations spécifiques aux familles pour les aider à comprendre les troubles et à adapter leur accompagnement. Ces programmes enseignent les techniques de communication appropriées et les stratégies de gestion des crises.
L’entourage professionnel nécessite également une sensibilisation particulière. Les managers et les équipes de travail peuvent contribuer significativement au maintien dans l’emploi des personnes concernées. Aménagements du poste de travail, horaires flexibles, suivi médical renforcé constituent autant de mesures qui favorisent la stabilité professionnelle.
Les amis et les proches doivent apprendre à maintenir le lien social sans pour autant endosser un rôle thérapeutique qu’ils ne sont pas qualifiés à tenir. Cette position délicate nécessite de la patience, de l’empathie et une bonne compréhension des limites de leur intervention.
L’accompagnement de l’entourage inclut également la prévention de l’épuisement des aidants. Prendre soin d’une personne souffrant de troubles psychiques génère un stress considérable qui peut conduire à l’épuisement. Des solutions de répit, des groupes de parole et un soutien psychologique spécifique sont indispensables pour préserver la santé mentale des aidants.
Impact sur l’existence quotidienne
Les troubles psychiques bouleversent profondément la vie quotidienne des personnes concernées. Cette souffrance psychique se répercute sur tous les aspects de l’existence, créant un cercle vicieux particulièrement difficile à briser.
L’activité professionnelle subit souvent les premiers contrecoups. Les troubles de la concentration, la perte d’intérêt pour les tâches habituelles, l’absentéisme répété compromettent l’évolution de carrière. Les entreprises commencent d’ailleurs à prendre conscience de cet enjeu de santé publique. Elles développent progressivement des dispositifs d’accompagnement pour leurs collaborateurs en difficulté psychologique.
La dimension sociale n’échappe pas à ces répercussions. Les relations familiales et amicales se tendent sous l’effet des changements de comportement. Le repli sur soi, l’irritabilité, les sautes d’humeur imprévisibles éloignent progressivement l’entourage. Cette isolation renforce paradoxalement la détresse psychologique initiale.
L’autonomie personnelle peut également se trouver compromise. Les gestes simples du quotidien deviennent parfois insurmontables lors des phases aiguës de certains troubles. Se lever, se laver, se nourrir correctement nécessitent alors un effort considérable que l’entourage peine souvent à comprendre.
Processus diagnostique et prise en charge
Le diagnostic des troubles psychiques requiert l’intervention de professionnels spécialisés. Psychiatres, psychologues cliniciens et médecins généralistes formés constituent la première ligne d’évaluation. Cette étape cruciale détermine l’orientation thérapeutique ultérieure.
L’évaluation diagnostique ne se limite jamais à un simple entretien. Elle intègre l’histoire personnelle et familiale, l’analyse des symptômes actuels, leur évolution dans le temps et leur retentissement fonctionnel. Certains troubles nécessitent des examens complémentaires pour éliminer des causes organiques.
La prise en charge des troubles psychiques combine généralement plusieurs approches. Les traitements médicamenteux, lorsqu’ils s’avèrent nécessaires, visent à stabiliser les symptômes les plus invalidants. Les psychothérapies, qu’elles soient cognitivo-comportementales, psychanalytiques ou systémiques, travaillent sur les mécanismes psychologiques sous-jacents.
L’accompagnement social occupe une place croissante dans les dispositifs de soins. Les équipes pluridisciplinaires intègrent désormais assistants sociaux, éducateurs spécialisés et ergothérapeutes. Cette approche globale reconnaît que la guérison dépasse la simple disparition des symptômes.
Enjeux contemporains pour les professionnels
Les professionnels des secteurs social, médico-social, éducatif et de la santé font face à des défis inédits. L’évolution de la société, l’émergence de nouvelles formes de souffrance psychique et les attentes sociétales transformées questionnent leurs pratiques traditionnelles.
La formation continue devient indispensable pour maintenir une qualité d’accompagnement optimale. Les connaissances sur les troubles psychiques évoluent rapidement grâce aux avancées neuroscientifiques. Les professionnels doivent actualiser régulièrement leurs compétences pour intégrer ces nouvelles données dans leurs pratiques quotidiennes.
La prévention émerge comme un enjeu majeur de santé publique. Repérer précocement les signes de fragilité psychologique permet d’éviter l’installation de troubles plus sévères. Cette approche préventive nécessite une formation spécifique des professionnels de première ligne.
L’urgence psychiatrique représente un autre défi contemporain. Les crises psychiques aiguës nécessitent une réponse rapide et adaptée. Former les équipes à la gestion de ces situations critiques devient prioritaire pour éviter les traumatismes supplémentaires.
